視床下部・下垂体疾患
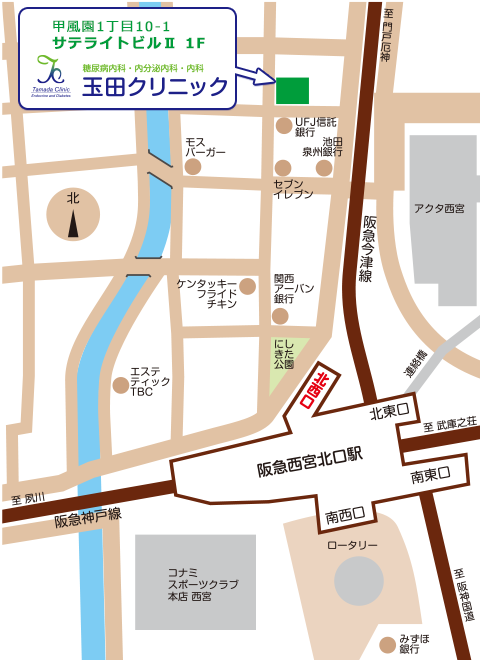
下垂体とは
下垂体は、鼻の奥、脳の底面中央にある脳の一部で、その名の通り脳から下に垂れている形状をしています。大きさ1~2cm、重さ0.5g前後と小さいですが、様々なホルモンの分泌調節の中枢を担う重要な臓器です。
ホルモンとは、「特定の細胞で作られ、血流にのって別の特定の細胞に届いて特定の反応を起こす物質」とされています。例えて言うと、上司が書いた「命令文書」がホルモンで、それを受け取った部下(特定の細胞)が文書に従って一定の仕事(反応)をするようなものです。
下垂体に問題がおこると下記の6つのホルモンの分泌調整に障害が出ます。
ホルモンは体の状態に応じて適切な量が分泌されるように細かく調整されています。ホルモンは分泌が不足(低下)しても過剰(亢進)になっても問題が起こるからです。
6つのホルモン
- 副腎皮質ホルモン
- 甲状腺ホルモン
- 性ホルモン(男性ホルモン・女性ホルモン)
- 成長ホルモン
- プロラクチン(乳汁分泌を促すホルモン)
- 抗利尿ホルモン(水のバランスを調整するホルモン)
下垂体に起こる病気として、下垂体腺腫、ラトケのう胞、トルコ鞍空洞症、下垂体炎などがあります。
いずれも頭部MRI検査で診断されますが、一般の撮影方法では判断が難しいことが多くいため、前もって下垂体を狙って撮影することが必要です。当院では、近隣の施設と提携してMRIの予約をとることが可能です。また、専門医による画像診断も行うことも可能です。
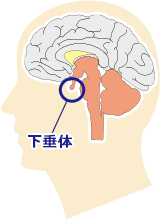
視床下部とは
視床下部とは10g程度の重さですが、脳の一番奥で下垂体の真上に位置する脳のきわめて重要な部位です。体温、食欲、睡眠、体の水分量や塩分量の調整をしています。さらには近くの海馬と連携して記憶や意識の調整をしているとも言われています。また、下垂体とは直接つながっていて下垂体から出るホルモンの調整を行います。
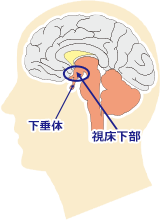
下垂体が「様々なホルモンの分泌調節の中枢」と下垂体の項で書きましたが、視床下部はそのさらに上位の調整の中枢です。
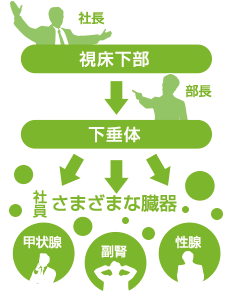
例えると視床下部が「社長」、下垂体が「部長」、さまざまな臓器(甲状腺、副腎、性腺など)が「社員」みたいな関係で、社長(視床下部)が部長(下垂体)に命令し、それに従い部長(下垂体)が社員(さまざまな臓器)に命令を出して社員が実際に働くという関係です。
そのため、視床下部に問題がおこると、体温や食欲の調整が難しくなるだけではなく、下垂体が調整しているホルモンの障害(下垂体機能低下症)が生じます。
視床下部に起こる病気としては、頭蓋咽頭腫や胚細胞腫等があります。
いずれも脳外科的な専門的治療が必要です。また、治療後には体重の管理やホルモンを適切に補う必要があり、ホルモンに精通している内科の専門医による管理が必要です。
- 下垂体腺腫
- 下垂体腺腫は、下垂体に腫瘍(腺腫)ができる病気です。
下垂体腺腫は、そのほとんどが良性腫瘍(ガンではない腫瘍)で、ゆっくり大きくなります。腫瘍は良性ですが、なかにはホルモンをたくさん出すもの(機能性下垂体腺腫)があり、ホルモンのバランスを崩すことで、さまざまな症状の原因となります。ホルモンを出さない腫瘍(非機能腺腫)の場合は、症状が出にくいため、腫瘍が大きくなってから見つかることが多いです。下垂体腺腫が大きくなると、頭痛、視野欠損(視野の両端が見にくい)、下垂体機能低下症(ホルモンの低下による症状。倦怠感や月経異常など)などの症状が起こります。 - また、最近は脳ドックの検査(MRIやCT検査)で偶然見つかることも増えています。ホルモンをたくさん出す腫瘍(機能性下垂体腺腫)の場合には、基本的に手術や専門的なお薬による治療が必要です。ホルモンを出してない腫瘍(非機能性下垂体腺腫)の場合には、視野欠損などの症状や、腫瘍が大きくなる場合に手術が必要になります。なお、下垂体機能低下症については手術をしても治らない場合があり、手術の如何に関わらず、下垂体機能低下症の有無をしっかり診断して、適切に治療(ホルモン薬の補充)をする必要があります。
- 頭蓋咽頭腫
- 頭蓋咽頭腫は、下垂体、視床下部に発生する良性腫瘍です。病気が見つかる年齢として、小児期(5-14歳)と中年期(50歳台)に多いのが特徴です。良性ですが、多くの症例で、下垂体の機能が低下し、視野・視力障害が起こります。大きい頭蓋咽頭腫では、視床下部の機能も低下して、意識や記憶の障害が生じる患者さんもいます。また、腫瘍が脳を包む水(髄液)の循環の経路を塞いで、水頭症を合併することもあります。水頭症では、頭蓋内の圧力が高まり、意識が障害され緊急手術が必要なこともあります。
- 治療は下垂体の手術に特に精通した脳外科の医師による手術です。良性ですが、上記のように様々な症状を起こしますし再発することが多く、病気の性格としては良性とは言い難い疾患です。この為、下垂体の機能(ホルモンの分泌)を犠牲しても、出来るだけ腫瘍を摘出する手術方針が最近では主流です。多くの患者さんで手術後には、下垂体機能低下症や尿崩症(尿がたくさん出る病気)が起こります。また、視床下部の障害やホルモンの分泌低下等により手術後に肥満になりやすいのも特徴です。
- これら下垂体機能低下症、尿崩症、肥満等に対しては、専門の内分泌代謝内科の医師による薬の調整や食事指導による体重管理が必要になります。
- ラトケのう胞
- 胎児のときに下垂体が出来上がる過程で、袋状の形(のう胞)になります。通常生まれる時にはこの「袋」は消えているのですが、まれにこの「袋」残ってしまう場合があります。この袋の中に液体が貯留してラトケのう胞となります。頭のMRIなどの検査で偶然見つかることもあります。大きなラトケのう胞では、視野障害、頭痛、下垂体機能低下症、尿崩症を来すことがあります。とくに視野障害がある場合には、脳外科手術が必要です。脳外科手術の進歩により負担の少ない手術ができるようになっています。小さなラトケのう胞は殆ど無症状で手術治療の対象にはなりません。しかし内部の液体の性質によっては炎症がおこり、頭痛や下垂体機能低下症を来すこともあります。以前「下垂体に嚢胞がある」「下垂体に水たまりがある」「ラトケのう胞」をMRIなどで指摘されたが、その後通院していない方で、下垂体機能低下症の症状(下記)や視野・視力障害が疑われる場合は一度当院を受診することをお勧めします。
- 下垂体機能低下症
- 下垂体の働き、つまり「ホルモン調節」の機能が低下している状態を下垂体機能低下症と言います。下記の6つのホルモンのうち、一人の患者さんに1つの機能低下のこともあれば複数重複して低下することもあります。主な症状として下記のような症状があります。
-
機能が低下した場合の症状
副腎皮質ホルモン 体重が減る、体がだるい、疲れやすい、食欲がない、血圧低下、低血糖など 甲状腺ホルモン 便秘、脈が遅くなる、うつ症状、寒がり、汗が減る、脱毛、高脂血症など 性ホルモン
(男性ホルモン・女性ホルモン)思春期前:2次性徴がない
成人:月経がなくなる、性欲が低下する、骨粗鬆症など成長ホルモン 小児期:低身長、成人:活力の低下、うつ傾向、内臓脂肪型肥満、骨粗鬆症など プロラクチン 産後に乳汁が出ない 抗利尿ホルモン 尿が出すぎる (太文字は特異的な症状)
- 下垂体機能低下症は極めて稀な病気です。この為、上記症状のうち太文字以外の症状のみでは、可能性は高くありません。まずは、胃腸の病気等の一般的に頻度の高い疾患をしっかり調べて原因が不明な場合にホルモンの検査を行います。倦怠感や食欲不振等が持続し、検査をしても原因が不明で困っている場合には、かかりつけの先生に紹介状を書いてもらって、一度当院受診されることをお勧めします。
- 一方、太文字の症状が見られた場合や脳の病気を持っている、もしくは以前治療(手術や放射線治療)したことのある患者さんでは下垂体機能低下症である可能性が高くなります。低身長、16歳になっても2次性徴が来ない、若年女性で無月経になった場合や以前脳の治療をされた患者さんで倦怠感や食欲不振等が持続する場合は一度当院に受診して頂き、採血にて検査を受けることをお勧めします。もちろん稀な病気なので検査を行った結果、下垂体機能低下症でない方もおられます。しかし、もし下垂体機能低下であれば、適切な治療で症状が改善する、生活しやすくなる、合併症を予防することが可能です。
-
- 下垂体機能低下症の治療
- 下垂体機能低下症の治療は、低下しているホルモンを補うことが基本です。
副腎皮質ホルモンと甲状腺ホルモンは飲み薬があります。また、副腎ホルモンは状況に応じて、一時的に増量する必要もあります。性ホルモンについては、男性ホルモンは、副作用のため飲み薬は発売されておらず、日本では主に2~4週に一回の注射薬になります。また、現在または将来、お子さんを希望されている場合は、精子を育てる治療も必要でさらに専門的な治療が必要です。一方、女性ホルモンは飲み薬や貼り薬があります。女性ホルモンの副作用には子宮・卵巣が関与しますし、お子さんを希望されている場合には排卵誘発の治療も必要になるため婦人科と連携して対応する必要があります。 - ホルモンの適切な量は個人差があり、少ないと効果不十分になり、多いと副作用が出やすくなります。特に副腎皮質ホルモンは生命維持(血圧や活気)に重要な働きをする一方、過剰になると血糖値を上げたり血圧を上げたりします。大阪大学医学部付属病院で我々が行った研究によって分かったことですが、少なすぎると倦怠感等が出現し生活しにくくなる一方で、多すぎると血圧、血糖、脂質の上昇が認められました。患者さんによっては一生治療を継続する必要があり、適切な量を調整することはとても大切です。
- 下垂体機能低下症の治療(ホルモンの補う治療)を適切に行うには、専門的な知識と経験が必要です。当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が下垂体機能低下について診療しております。適切な診断、治療の導入や管理等をさせて頂きます。
- 成人成長ホルモン分泌不全症
- 下垂体機能低下症の一つである成長ホルモンの低下(成長ホルモン分泌不全症)は、最近注目されている病気です。成長ホルモンは、小児期のからだの成長に重要な働きをするホルモンです。成長ホルモンが低下すると、成長期の発育が障害されますが、成人になってからは、成長ホルモンは不要であると以前は考えられていました。しかし、1990年前後から成長ホルモンは成人になってからも大切な働きをしていることが分かりました。成人でも成長ホルモンの分泌が不足すると、筋肉量や骨の量が減少し、内臓脂肪の増加がみられ(ウエストの増加)、脂質異常症の頻度も多くなります。また、動脈硬化症も起こりやすく、心筋梗塞や狭心症などの発症率も高くなることが報告されています。さらに、自覚症状として「疲れやすい」「やる気が出ない」「意欲が低下した」などの症状も出やすくなることが知られています。
- 成長ホルモン分泌不全症は、小児期に成長障害で治療を受けていた患者さんだけでなく、成人してから発症する場合もあります。下垂体の腫瘍や炎症、頭部外傷等が原因で発症し成長ホルモン以外の下垂体ホルモンの調節障害を合併することもあります。診断には頭部MRIや採血による精密検査(負荷試験)等が必要です。
-
- 成人成長ホルモン分泌不全症の治療
- 成長ホルモンは高価な薬で高額な治療なため、一定の基準を満たした重症の患者さんにのみ成長ホルモンを補う治療が認められています。成長ホルモンを補う治療は、飲み薬がないため1日1回の注射が必要です。自宅等で夕食後や寝る前に自分で注射をすること(自己注射)になりますが、針も細くなったキットがあり、小児の方から年配の方まで注射は可能 です。
- また、患者さんによっては治療費が助成の対象になることがあります。
成長ホルモンを補うことで「太りにくくなった」、「元気がでた」、「仕事がしやすくなった」、「階段を上りやすくなった」等の実感を持たれた患者さんもおられます。成長ホルモン治療を考えておられる患者さん、成長ホルモン分泌不全症が疑われる患者さんは、一度来院頂きご相談ください。
当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が成長ホルモン分泌不全症について診療しております。適切な診断、治療の導入や管理等をさせて頂きます。
- 先端巨大症の治療
- 先端巨大症は、下垂体の腫瘍から成長ホルモンが過剰に分泌され、全身にさまざまな異常をきたす病気です。思春期以前に発症すると成長が促進され高身長になり下垂体性巨人症となります。一方、成人で発症すると身長は伸びませんが、手足が大きくなったり顔つきが変わったりします(眉上の骨や顎の骨が出てくる、鼻が大きくなる、唇が厚くなる)。症状の変化は、極めてゆっくり進行するので患者さん自身やご家族では気づきにくい事が多いです。極端な事を言いますが、毎月診ている医者でも気づかないこともあります。最近、指輪がはめ難い外し難い、靴のサイズが大きくなって買い換えた、良く舌をかむし喋りにくい、歯の隙間がひろがった等の自覚症状があれば是非当院を受診してください。また、高血圧、糖尿病、睡眠時無呼吸症候群などの病気を合併することも多く、これらの病気の患者さんの中で上記の症状をきっかけに先端巨大症が見つかることもあります。
- 成長ホルモンは成長促進以外にも様々な働きをします。細胞を増殖させる働きがあり、がん細胞の増殖を促進するとされ、先端巨大症では大腸癌や甲状腺腫瘍が増えることが分かっています。さらに、心臓を大きくなり線維化を起こし心不全なる場合があります。また、成長ホルモンが直接、糖尿病や高血圧等を起こすため動脈硬化症も起こりやすく、心筋梗塞や脳梗塞などの発症率も高くなることが報告されています。一般に先端巨大症では寿命が10年短いといわれており、適切に治療をすることが重要です。もし上記の自覚症状がある場合には、是非、当院を一度受診することをお勧めします。採血検査でスクリーニングをすることが可能ですし、外来でも診断に必要な検査(ブドウ糖負荷試験)が可能です。
-
- 先端巨大症の治療
- 先端巨大症の治療は、脳外科手術が第一選択です。脳外科手術の進歩により負担の少ない手術ができるようになっています。大阪大学付属病院、兵庫医科大学病院をはじめ、近隣の脳外科医を紹介させて頂きます。しかし、卓越した脳外科医が手術を行っても完治が難しい患者さんも存在します。その場合は薬物療法の適応となります。高価な注射が必要な場合は治療費が高額になりますが、保健所に申請することで助成が受けられます。当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が先端巨大症について診療しております。治療の導入や管理、術後のホルモンの検査等をさせて頂きます。
- クッシング病の治療
- クッシング病は、下垂体の腫瘍(腺腫)から副腎皮質ホルモンの分泌を促すACTH(副腎皮質刺激ホルモン)が過剰に分泌され、全身にさまざまな異常をきたす病気です。症状として、顔が丸くなる、中心性肥満(お腹がでて手足が細くなる)、腹部に赤い線が縦にお出現する(赤色皮膚線条)、毛深くなる、ニキビが増えるなどの症状があります。
- ACTH自体は大きな異常は起こしません。この病気で異常を引き起こす「主役」は、ACTHにより過剰に分泌される副腎皮質ホルモン、いわゆる「ステロイド」です。副腎皮質ホルモンが多くなるため高血圧、糖尿病、高脂血症などの合併症や起こります。さらに、この病気ではカリウムが低下することがあります。この為、高血圧や糖尿病でカリウムが低下している患者さんでは、特にこの病気を疑います。女性では月経不順になることもあります。骨粗鬆症にもなるため、骨折が多発して発見される患者さんもいます。重症化すると白血球の中のリンパ球が減ることで感染症にかかりやすくなります。過剰な副腎皮質ホルモンは、脳にも作用するためうつ病、不眠や記憶障害にもなりえます。治療によって病気がコントロールされないと、主に高血圧、糖尿病、高脂血症、感染症のために一般の死亡率の約4倍になるとも報告されています。
- クッシング病は稀な疾患ですが、上記のように重大な病気なので、早期に発見が必要となります。顔が丸くなるなどの症状がない場合でも、ホルモン過剰の場合がある患者さんもいて、サブクリニカルクッシング病と呼ばれています。大阪大学医学部付属病院で我々が行った研究によって分かったことですが、一見ホルモンを出していないと判断されクッシング症候群のチェックの採血(スクリーニング検査)は、外来でも行うことができます。下垂体腺腫の患者さんの4%に、サブクリニカルクッシング病が見つかりました。そして治療により高血圧や糖尿病が改善しました。クッシング病のチェックの採血(スクリーニング検査)は当院の外来でも行うことができます。
-
- クッシング病の治療
- クッシング病の治療は脳外科手術が第一選択です。脳外科手術の進歩により負担の少ない手術ができるようになっています。大阪大学付属病院、兵庫医科大学病院をはじめ、近隣の脳外科医を紹介させて頂きます。しかし、卓越した脳外科医が手術を行っても完治が難しい患者さんも存在します。その場合は薬物療法の適応となります。高額な内服薬が必要な場合もありますが、保健所に申請することで助成が受けられます。
- 当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医がクッシング病について診療しております。治療の導入や管理、術後のホルモンの検査等をさせて頂きます。
- プロラクチノーマ
- プロラクチノーマは、下垂体の腫瘍(腺腫)からプロラクチンというホルモンが過剰に分泌される病気です。プロラクチンは乳汁の産生・分泌を促進するホルモンです。この為プロラクチノーマの女性患者さんでは、妊娠していないのに乳汁が分泌されます。また、性ホルモンの命令系統を抑制するので月経不順や無月経が生じます。男性患者さんでは、性欲低下を認めますが、他の自覚症状がなく疲れや加齢のせいと判断されることが多いです。
- 採血検査でプロラクチンの値は測定できます。プロラクチンが高い場合でも、必ずしもプロラクチノーマとは限りません。抗うつ剤など薬剤を内服することや採血の緊張などでプロラクチンは上昇します。これらの要因、症状、下垂体MRI検査を考慮してプロラクチノーマは診断されます。
-
- プロラクチノーマの治療
- プロラクチノーマの治療は内服治療が第一選択です。内服薬で下垂体の腫瘍が縮小することも知られています。しかし、妊娠を希望する患者さんや副作用で薬が継続できない患者さんでは、脳外科手術が選択肢の一つになります。
- 当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医がプロラクチノーマについて診療しております。プロラクチンの採血検査、プロラクチノーマの治療の導入や管理をさせて頂きます。
- TSH産生腫瘍の治療
- TSH産生腫瘍は、その名の通り下垂体の腫瘍(腺腫)からTSHというホルモンが過剰に分泌される病気です。下垂体腫瘍の中でも極めてまれな病気です。TSHは甲状腺を刺激して甲状腺ホルモンの分泌を促します。TSHが過剰になるため、甲状腺ホルモンも過剰になり動悸や多汗などの自覚症状を来します。
- 診断はTSHと甲状腺ホルモンを測定することから始まりますが、当院では、血液検査を行い、30分程度お待ちいただくことで、即日結果をお知らせすることが可能です。甲状腺ホルモンが過剰になる病気としてバセドウ病があり、治療が異なるので注意が必要です。他にも状腺ホルモン不応症という病気と検査結果が似ているので区別する必要がありますが、これらの診断のためには専門的な知識が必要です。
-
- TSH産生腫瘍の治療
- TSH産生腫瘍の治療は脳外科手術が第一選択です。脳外科手術の進歩により負担の少ない手術ができるようになっています。大阪大学付属病院、兵庫医科大学病院をはじめ、近隣の脳外科医を紹介させて頂きます。しかし、卓越した脳外科医が手術を行っても完治が難しい患者さんも存在します。その場合は薬物療法の適応となります。高額な注射薬が必要な場合もありますが、保健所に申請することで助成が受けられます。
- 当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医がTSH産生腫瘍について診療しております。治療の導入や管理、術後のホルモンの検査等をさせて頂きます。
- 尿崩症
- 尿崩症とは、ホルモンの障害により尿が多く出てしまう病気です(1日3リットル以上)。重症の患者さんでは、トイレに頻回に行くことになり、家事や仕事ができなくなります。さらに、夜中にトイレによく行くので眠れなくなるほどです。また、水分が失われるので、のどが渇き大量に水分をとることになります(多飲多尿)。
- 実は、私たちの腎臓では毎日大量の水分がろ過されて尿になります。しかし、その水分のほとんどが失われずに体内に戻るシステムも腎臓にあります。この「水分を体内に戻す」システムを調整するホルモンとしてバソプレッシンがあります。この分泌が低下することで、水分が体内に戻らず、多くの水分が尿として体外に出ていきます。このバソプレッシンというホルモンは視床下部で産生され、下垂体で貯蔵・分泌されます。このため、視床下部の腫瘍や下垂体の炎症等が原因で尿崩症が起こります。
- 尿崩症の診断は、点滴にて血液中の塩分を濃くしてバソプレッシンが適切に分泌されるかを調べます。なお、ストレスなどで水分を取りすぎて尿が多くでる場合もあり(心因性多飲)、症状のみで診断をするのは困難です。
-
- 尿崩症の治療
- 尿崩症の治療は、ホルモンを補うことです。以前は鼻に投与するスプレーや点鼻薬しかなかったのですが、近年口腔内崩壊錠(口の中で溶かす薬)が発売されました。内服する量には個人差があり、量が多すぎると水が体にたまりすぎる副作用が起こります。逆に量が少なすぎると症状が改善しません。患者さんの生活リズムや体重変動を目安に内服する量やタイミングを決めています。
- 当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が尿崩症について診療しております。尿崩症の治療の導入や管理をさせて頂きます。
- 抗利尿ホルモン不適切分泌症候群(SIADH)
- 抗利尿ホルモン不適切分泌症候群とは、ホルモンの異常で水分が体内に必要以上に溜まる病気です。この為、体内の塩分濃度が希釈され低下して、低ナトリウム血症とよばれる状態になります。水分が溜まりますが、浮腫みは無いか軽度にとどまります。低ナトリウム血症に伴い、倦怠感、食欲不振の症状が出現します。重症化すると、嘔吐、頭痛、意識障害になることもあります。
- 私たちの腎臓では毎日大量の水分がろ過されて尿になります。しかし、その水分のほとんどが失われずに体内に戻るシステムが腎臓にあります。この「水分を体内に戻す」システムを調整するホルモンとしてバソプレッシンがあります。この分泌が過剰、または分泌が抑制されないことで、水分が必要以上に体内に戻り貯留します。このバソプレッシンというホルモンは視床下部で産生され、下垂体で貯蔵・分泌されます。このため、視床下部の腫瘍や下垂体を含めた脳の手術や外傷後にこの病気が起こります。この場合、大抵は一時的で時間経過とともに改善します。肺や腸管などの悪性腫瘍がこのホルモンを出して、この病気が起こることもあります。この場合は、悪性腫瘍の治療経過にともない悪化、改善します。また、まれに抗がん剤やてんかん薬などにより、このホルモンの作用が増強されてこの病気が起こります。
- 低ナトリウム血症で見つかることが多く、診断は低ナトリウム血症を起こす他の病気(心不全、腎不全、肝硬変等)を除外することが第一段階です。他の病気が否定されたら、血液検査で血液の濃さとバソプレッシンを測定して診断します。
-
- 抗利尿ホルモン不適切分泌症候群の治療
- 治療は、水分制限や塩分摂取が主な治療法です。悪性腫瘍による場合は、このホルモンの作用を抑制する注射薬を用いる場合もあります。今後、同じ種類の飲み薬がこの病気にも使用を許可されることが期待されています。
- 当院では、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が抗利尿ホルモン不適切分泌症候群について診療しております。抗利尿ホルモン不適切分泌症候群の治療や管理をさせて頂きます。
医院概要
玉田クリニック
- 所在地
- 〒662-0832
兵庫県西宮市甲風園1丁目10-1
サテライトビルⅡ 1F
- 電話番号
- 0798-65-7255
- FAX番号
- 0798-65-7256
- 診療科目
- 糖尿病内科・内分泌内科・内科
- 院長
- 玉田 大介(たまだ だいすけ)
- 顧問医師
- 北村 哲宏(きたむら てつひろ)

| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | 1診 | / | 玉田 | 玉田 | 北村 | 玉田 | 玉田 |
| 2診 | 北村 | 北村 | 北村 | / | 佐伯 | 北村 | |
| 3診 | 佐伯 | / | / | / | / | 佐伯 | |
| 16:00~19:00 | 1診 | 玉田 | 玉田 | 玉田 | / | 玉田 | / |
| 2診 | 北村 | 北村 | 北村 | / | / | / | |
- 休診日
- 木曜日午後・土曜日午後・日曜日・祝日