副腎疾患
副腎とは
生命維持に必須の臓器、副腎
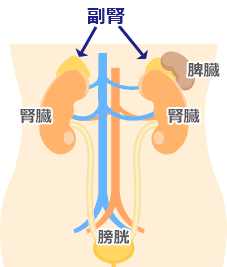
副腎は、腎臓の頭側に位置している重さ約5 g、厚さ1 cm、長さ5 cm前後の薄い臓器です。
左右の腎臓の頭側にそれぞれ1個ずつ、合計2個存在します。小さな臓器ですが、生命維持に重要なホルモンを分泌しています。副腎といいますが、腎臓の働きとは全く関連がありません。構造上、皮質と髄質の大きく2つの部分に分かれます。皮質からは、アルドステロン、コルチゾール、副腎アンドロゲン(DHEA:デヒドロエピアンドロステンジオン)が分泌されています。髄質からはアドレナリンが主に分泌されます。
アルドステロンは主にナトリウム(塩分)を腎臓で再吸収して体から塩分を喪失するのを防ぐ働きがあります。コルチゾールは血圧の維持、血糖の維持に重要な働きをします。副腎アンドロゲンは、思春期の2次性徴や閉経後の女性において重要な働きをします。アドレナリンは心臓の機能を増強し、血管を収縮させて血圧を上昇させます。
副腎からのホルモンは重要なホルモンであり、副腎の機能が無くなると血圧が維持できなくなったりして命の危険性があります。一方、各々のホルモンが過剰になると高血圧を含む様々な代謝障害を合併する病気になります。
主な副腎の病気
- 副腎腫瘍
- 副腎腫瘍は副腎にできる腫瘍の総称で、ほとんどの場合は良性腫瘍ですが、良性腫瘍であっても治療が必要な場合があります。最近はCTやMRIなどの画像検査が普及し、人間ドックなどで、副腎腫瘍が偶然発見される場合が増えています。このような腫瘍は「副腎偶発腫瘍」と呼ばれますが、画像検査(CT, MRI, 超音波検査, PET検査等)を受けた患者さんの約4 %(25人に1人)の割合で副腎偶発腫瘍が見つかるとされています。頻繁にあることではないですが、決して稀なことでもありません。
- 副腎腫瘍を指摘されたら、重要なポイントが2つあります。一つ目は「腫瘍が良性であるか悪性であるか」、二つ目は腫瘍から「腫瘍から過剰なホルモンが分泌されているかどうか」です。
- 一つ目のポイントですが、副腎腫瘍はそのほとんどが良性の腫瘍ですが、まれに悪性腫瘍(副腎癌)の場合もあります。腫瘍が大きいと副腎癌の可能性が高くなるとされています。腫瘍の大きさが4 cm未満であれば癌の可能性は極めて少ないのですが、4 cm以上では癌の可能性が否定できません。手術をして腫瘍を調査した結果、良性の腫瘍(癌ではない)と分かる場合もありますが、副腎癌については、有効な明確な治療が完全には確立されていないため予後不良のことが多く、疑わしい場合は早期手術をお勧めしています。
- また、既に副腎以外の部位の癌を指摘されている場合は必ずその癌の転移を考慮します。特に肺癌での副腎への転移は有名です。また、副腎に最初に発症するリンパ球系(血液系)の癌もあります。副腎腫瘍の形、CTでの色合い(CT値)や左右両方に腫瘍がある場合など画像の特徴も参考になりますが、完全には否定できません。胸部レントゲン検査や血液検査などで他の癌がないかどうかを判断していきます。判断が難しい場合は、シンチグラムやPET検査が必要な場合もあります。小さい腫瘍の場合でも必ず6ヶ月以内にCT等でサイズの変化をチェックすることが重要です。
- 二つ目のポイントについて、副腎は生命とって重要な『ホルモンを作る臓器』であると述べましたが、副腎にできた腫瘍からは、これらのホルモンが過剰に作られる場合があります。副腎のホルモンが不足すると人は生きていけませんが、一方でホルモンが過剰であっても病気の原因となります。例えはアルドステロンが過剰な場合は原発性アルドステロン症、コルチゾールが過剰な場合はクッシング症候群およびサブクリニカルクッシング症候群、アドレナリンが過剰な場合は褐色細胞腫と呼ばれる病気になります。詳しくはこのホームページの各疾患の説明をご参照ください。
- 「副腎癌」の可能性が低く、「ホルモンの過剰な分泌」が否定された場合は、「非機能性」副腎腫瘍と分類されます。ちなみに「機能性」腫瘍とはホルモンを過剰に分泌している前述の原発性アルドステロン症、クッシング症候群およびサブクリニカルクッシング症候群、褐色細胞腫を指します。それらではないという意味で「非機能性」のと名称がつきます。非機能性副腎腫瘍に関しては、CTなどの画像検査とホルモンの分泌について定期的に検査をすることになります。画像検査は初めて指摘されてから必ず6ヶ月以内に行い、その後は1年ごとに5年間経過観察を行います。画像検査では、被曝の問題はありますが、一番副腎を詳細に映し出すCTが勧められます。5年以上の経過観察については海外のガイドライン等でも明確な意義については不明とされています。もし、増大傾向があれば、副腎癌を疑って手術をお勧めします。実際に手術をして、良性と判断される場合もありますが、副腎癌であった場合には有効な明確な治療が完全には確立されていないため予後不良のことが多いことから早期に手術をお勧めしています。ホルモンの検査についても通院で定期的に検査を行います。もし異常が疑われた場合は、各ホルモンの疾患の検査を随時行います。
- 玉田クリニックでは、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が副腎疾患の診断や定期的な観察について診療にあたっています。
- クッシング症候群およびサブクリニカルクッシング症候群
- クッシング症候群は、副腎の腫瘍(腺腫)からコルチゾールが過剰に分泌され、全身にさまざまな異常をきたす病気です。症状として、顔が丸くなる、中心性肥満(お腹がでて手足が細くなる)、腹部に赤い線が縦にお出現する(赤色皮膚線条)、毛深くなる、ニキビが増えるなどの症状があります。過剰なコルチゾールが高血圧、糖尿病、高脂血症などの合併症を起こします。さらに、この病気ではカリウムが低下することがあります。この為、高血圧や糖尿病でカリウムが低下している患者さんでは、特にこの病気を疑います。女性では月経不順になることもあります。骨粗鬆症にもなるため、骨折が多発して発見される患者さんもいます。重症化すると白血球の中のリンパ球が減ることで感染症にかかりやすくなります。過剰なコルチゾールは、脳にも作用するためうつ病、不眠や記憶障害にもなりえます。未治療の場合、5年生存率が50 %と報告されていることから、早期発見・早期治療が重要な病気といえます。
- また、近年サブクリニカルクッシング症候群と呼ばれる軽症型のクッシング症候群の存在が報告されています。サブクリニカルクッシング症候群では顔が丸くなる、中心性肥満などの症状はありませんが、ホルモンの病的な分泌が高血圧、糖尿病、高脂血症の原因となっており、治療をすることにより改善するとされています。糖尿病患者さんに、積極的に検査を行うと3-7%のサブクリニカルクッシング症候群の患者さんが見つかるという報告もあります。
- クッシング症候群のチェックの採血(スクリーニング検査)は、外来でも行うことができます。前日のよる23時に検査薬を内服して、翌朝に採血を行います。この採血でコルチゾールが3未満まで低下しない場合は、さらに検査のため入院が必要となります。入院では夜間の血液検査や24時間の畜尿(尿を貯める)等の検査によるホルモンの測定が必要になります。なお、この病気では大部分の患者さんに副腎の腫瘍が認められます。腹部超音波検査でも見つかることがありますが、条件により副腎腫瘍が見えない場合もあります。このため、副腎腫瘍の評価には、CTが一番推奨されます。 クッシング症候群の治療は手術による副腎腫瘍の摘出が第一選択です。技術の進歩により、腹腔鏡により負担の少ない手術ができるようになっています。大阪大学医学部付属病院や兵庫医科大学病院をはじめ、専門の病院を紹介させて頂きます。
- この病気に関しては、手術後の管理が重要になります。この病気では、腫瘍が勝手にホルモンを出していたので反対側の副腎が休んだ状態になっています。このため、手術後は体の中からコルチゾール(ホルモン)不足することになります。このホルモンは血圧の維持や血糖の維持等、皆さんの体の様々な場所で重要な働きをしています。手術後に、逆説的ですが、これまで過剰で困っていたホルモンを薬として補充する必要があります。腫瘍の反対側の副腎がホルモンを出すまでには最低でも6ヶ月、長い方でも5年程度かかる方もいらっしゃいます。手術後のホルモンの状態、自覚症状をみつつ徐々にホルモンの薬を減らしていきます。
- 玉田クリニックでは、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医がクッシング症候群について診療しております。診断や術後のホルモンの調整等をさせて頂きます。
- 原発性アルドステロン症
- 発性アルドステロン症は副腎の腫瘍もしくは肥大した部分(過形成)からアルドステロンというホルモンが過剰に分泌されている病気です。
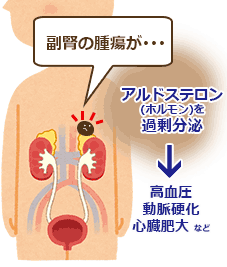 アルドステロンは主にナトリウム(塩分)を腎臓で再吸収して体から塩分を喪失するのを防ぐ働きがあります。しかしアルドステロンが過剰になると、体内の塩分が過剰になり高血圧になります。またナトリウムを再吸収する際に、カリウムを体の外に排出するため、カリウムが低下することがあります。この為、高血圧や糖尿病でカリウムが低下している患者さんでは、特にこの病気を疑います。さらに、アルドステロンは、血管や心臓の細胞に直接働きかけ、動脈硬化や心臓肥大を招きます。
アルドステロンは主にナトリウム(塩分)を腎臓で再吸収して体から塩分を喪失するのを防ぐ働きがあります。しかしアルドステロンが過剰になると、体内の塩分が過剰になり高血圧になります。またナトリウムを再吸収する際に、カリウムを体の外に排出するため、カリウムが低下することがあります。この為、高血圧や糖尿病でカリウムが低下している患者さんでは、特にこの病気を疑います。さらに、アルドステロンは、血管や心臓の細胞に直接働きかけ、動脈硬化や心臓肥大を招きます。
この病気では、血圧が高いことによっても動脈硬化や心臓肥大を招きますが、このホルモンの直接作用があるために、血圧をコントロールしても一般的な高血圧患者さんよりも脳梗塞、心筋梗塞、心不全、不整脈を起こしやすいとされています。つまり原発性アルドステロン症では、血圧を下げるだけでなくアルドステロンの過剰に対して適切に治療をする必要があります。報告にもよりますが、高血圧の約5~20%の患者さんが原発性アルドステロン症であるとも言われています。- 原発性アルドステロン症のスクリーニング検査は、外来でも行うことができます。アルドステロンとレニンを同時に採血します。この比率(アルドステロン÷レニン)が200を超えた場合は、負荷試験と呼ばれる精密検査を行います。通常負荷試験は入院で行いますが、玉田クリニックでは患者さんの希望に合わせて通院で行うことも可能です。ただし、朝から開始して、午前中もしくはお昼過ぎまで時間がかかります。病気が確定した場合は、副腎のCT検査をすることが一般的です。原発性アルドステロン症では副腎の腫瘍や肥大が認められる場合もありますが、腫瘍が小さく副腎に何も異常が認められない場合もあります。
- 原発性アルドステロン症の治療に際してとても大切なことは、「片方の副腎から過剰にホルモンが分泌されている」のか、「左右両方の副腎から出分泌されている」か、を正確に判断することです。「片方の副腎から過剰分泌されている」原発性アルドステロン症の場合は、手術による副腎腫瘍の摘出が推奨されています。一方「左右両方の副腎から出分泌されている」原発性アルドステロン症の場合は、アルドステロンの作用をブロックする内服薬による治療が推奨されます。仮にCTにて片方に腫瘍が認められる場合でも、その腫瘍が「非機能性副腎腫瘍」であって、反対側にCTでは見えないほど小さい腫瘍が存在している可能性もあります。また、同様に、片方に腫瘍があっても「非機能性副腎腫瘍」であって、両方の副腎が肥大して(過形成)して、両方からのアルドステロンの過剰な分泌がある可能性もあります。つまり副腎の形では、この判断できません。そこで、副腎の傍まで細い管(カテーテル)を通して右と左の副腎から個別に採血する「副腎静脈血サンプリング検査」を行います。この検査は、短期間の入院で行われることが一般的です。
- 副腎静脈血サンプリング検査の結果、「片方の副腎から過剰分泌されている」原発性アルドステロン症と判断された場合は、手術が推奨されています。手術の場合は、技術の進歩により、腹腔鏡により負担の少ない手術ができるようになっています。大阪大学医学部付属病院、や兵庫医科大学病院をはじめ、専門の病院を紹介させて頂きます。
- 原発性アルドステロン症の患者さんで、手術を希望されない患者さんや手術希望があった患者さんでも副腎静脈血サンプリング検査にて「左右両方の副腎から出分泌されている」原発性アルドステロン症と判断された場合は、アルドステロンの作用をブロックする内服薬での治療を行います。現在、日本には2種類の薬が市販されています。それぞれ副作用や適応に特徴があり、使い分けを行っています。
- 玉田クリニックでは、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が原発性アルドステロン症について診療しております。お薬での治療や術後の血圧の調整等をさせて頂きます。
- 褐色細胞腫
- 褐色細胞腫は、副腎の腫瘍からアドレナリンやその仲間のホルモンが過剰に分泌される病気です。特徴的な症状として、動悸、冷汗、頭痛、血圧上昇があります。また、アドレナリンは血糖や中性脂肪を増加させるので、糖尿病や脂質異常症が合併します。アドレナリンによって代謝が亢進して体重減少しますが、最近は栄養豊富な食事では体重減少のない場合もあります。高血圧患者さんの0.2-0.5%と稀な病気ですが、アドレナリンが過剰になるため心臓に負担がかかります。また、発作性に血圧が上昇するため脳出血を起こします。最近の海外の研究では診断された時点で約5人に1人が心臓に何からの病気を発症していたと報告されています。
- 特徴的な症状がある場合でも、他の病気や不安などのストレスでも同じことが起こるため、必ずしも褐色細胞腫ではないことがあります。ただし、褐色細胞腫は普通の高血圧と異なり、治療により血圧を改善させ、心臓への負担や脳出血のリスクを減らすことができる病気です。放置されて重篤な状態になる前に、診断して適切な治療を受けることが大事なため、褐色細胞腫の特徴的な症状(動悸、冷汗、頭痛、急な血圧上昇)がある高血圧患者さんには、一度チェックの尿検査(スクリーニング検査)を受けることをお勧めします。 一方、最近の研究では特徴的な症状がない褐色細胞腫の患者さんも報告されています。実際、偶然にCT検査などで副腎の腫瘍が見つかった場合(副腎偶発腫瘍)の約5%の患者さんにこの病気があるとされており、少なくとも副腎偶発腫瘍の患者さんでは、褐色細胞腫のスクリーニング検査を受けることが必要です。
- 褐色細胞腫のスクリーニング検査は、当院の外来でも行うことができます。
- さらに正確な診断のためには、入院して24時間の畜尿検査が必要になります。その際には、検査に影響するとされる食品(バニラ、コーヒー、チョコレート等)の摂取をしないことが大事です。また、できれば24時間の畜尿検査が2,3回提出できるとより正確な検査となります。この畜尿検査でアドレナリン等のホルモンの上昇が確認されたら、さらに画像検査を行います。副腎のCT、MRIを行います。褐色細胞腫の患者さんの多くは副腎に腫瘍があります。ただし、一部に副腎以外の場所に腫瘍がある場合があり(その場合はパラガングリオーマと呼ばれます)、必要に応じて他の部位のCTやMRIを撮影することもあります。また、褐色細胞腫に取り込まれる物質に放射性ヨウ素をつけて注射しアドレナリン等のホルモンの産生場所を同定するシンチグラムという検査も必要になります。さらに診断が難しい場合や悪性を疑い場合はPET検査が必要な場合もあります。
- 褐色細胞腫の治療は、手術による腫瘍摘出が第一選択です。ただし、既に肝臓や肺などに転移がある場合は、抗がん剤による治療や放射線治療を行う必要があります。手術に関しては、副腎に腫瘍がある場合は、技術の進歩により腹腔鏡により負担の少ない手術ができるようになっています。大阪大学医学部付属病院や兵庫医科大学病院をはじめ、専門の病院を紹介させて頂きます。一方、副腎以外の場所に腫瘍がある場合は、その場所により手術方法がことなります。褐色細胞腫では、手術前の管理が重要になります。アドレナリン等のホルモンの過剰があると、血管が強く収縮している状態になっています。手術により、急にホルモンの過剰状態が解除されると、血管が拡張して虚脱状態になり血圧が維持できなくなります。これを予防するために、手術前には必ずアドレナリン等の作用をブロックするお薬(α遮断薬)を十分量内服する必要があります。この薬は通常は血圧を下げる薬として使用されますが、通常使用される量よりも多く内服する必要があり、立ちくらみ等が起こりやすくなります。この為、入院の上、血圧をチェックして、血圧が下がりすぎないように点滴をしながら増量していきます。
- 褐色細胞腫は、手術で腫瘍を摘出し一度治癒したと判断された場合でも約10%に再発があるという報告もあり、手術後に長期的な経過観察が必要とされています。年一回の尿検査によりホルモンの過剰がないか、血圧の再上昇がないか、特徴的な症状が再出現していないかをチェックします。
- 玉田クリニックでは、ホルモンの病気(内分泌疾患)を専門とする日本内分泌学会認定 内分泌代謝科専門医が褐色細胞腫について診療しております。褐色細胞腫の診断や手術後の定期診療をさせて頂きます。
医院概要
玉田クリニック
- 所在地
- 〒662-0832
兵庫県西宮市甲風園1丁目10-1
サテライトビルⅡ 1F
- 電話番号
- 0798-65-7255
- FAX番号
- 0798-65-7256
- 診療科目
- 糖尿病内科・内分泌内科・内科
- 院長
- 玉田 大介(たまだ だいすけ)
- 顧問医師
- 北村 哲宏(きたむら てつひろ)

| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | 1診 | / | 玉田 | 玉田 | 北村 | 玉田 | 玉田 |
| 2診 | 北村 | 北村 | 北村 | / | 佐伯 | 北村 | |
| 3診 | 佐伯 | / | / | / | / | 佐伯 | |
| 16:00~19:00 | 1診 | 玉田 | 玉田 | 玉田 | / | 玉田 | / |
| 2診 | 北村 | 北村 | 北村 | / | / | / | |
- 休診日
- 木曜日午後・土曜日午後・日曜日・祝日